El Parkinson no es solo temblor. Es la segunda enfermedad neurodegenerativa más frecuente en el mundo, solo por detrás del Alzheimer, y afecta a la vida entera de quien la padece: su movimiento, su cognición, su comunicación, su autonomía y su entorno más cercano. En el Día Mundial del Parkinson, que se celebra cada 11 de abril en conmemoración del nacimiento del médico James Parkinson, queremos hacer algo más que compartir datos: queremos acercar la realidad de esta enfermedad y lo que hoy sabemos sobre cómo abordarla.

¿Cuántas personas viven con Parkinson en España?
Las cifras son contundentes y siguen creciendo año tras año.
Más de 200.000 personas viven con Parkinson en nuestro país en 2025, según los datos más recientes. Cada año se diagnostican unos 10.000 casos nuevos, aunque se estima que un tercio están aún sin diagnosticar debido a un retraso medio de entre 1 y 3 años. La Sociedad Española de Neurología (SEN) señala que España es actualmente el noveno país del mundo con mayor número de afectados por habitante, y que en 2050 podría escalar hasta el octavo puesto.
En Castilla-La Mancha, hay diagnosticadas unas 7.500 personas con Parkinson, según datos de Fedepar, la Federación de Asociaciones de Parkinson de la región. Una cifra que irá en aumento con el envejecimiento progresivo de la población.
A nivel global, se estiman más de 10 millones de afectados, y los modelos predictivos publicados en The BMJ apuntan a que en 2050 habrá más de 25 millones de personas con Parkinson en todo el mundo, lo que supone un incremento del 112% respecto a los casos actuales.
Pero hay un dato que rompe muchos esquemas: 1 de cada 4 diagnósticos ocurre antes de los 60 años. El Parkinson no es exclusivo de las personas mayores. El 15% de los casos se dan en personas menores de 50 años, y aunque son raros, existen casos incluso en niños y adolescentes.
Referencias:
- Fundación Española de Neurología (SEN) – Día Mundial del Parkinson 2024
- IEFS – España, noveno país del mundo con más Parkinson
- The BMJ – Proyección global de casos de Parkinson hasta 2050
- Fedepar – Federación de Asociaciones de Parkinson de Castilla-La Mancha
¿Qué ocurre en el cerebro con el Parkinson?
Durante décadas, el Parkinson fue entendido casi exclusivamente como un trastorno del movimiento. Hoy sabemos que es mucho más.
La causa principal y conocida es la pérdida progresiva de neuronas dopaminérgicas en la sustancia negra del cerebro. La dopamina es el neurotransmisor clave para el control del movimiento, por lo que su déficit produce los síntomas motores clásicos: temblor en reposo, rigidez muscular, lentitud de movimientos (bradicinesia) y alteraciones del equilibrio.
Sin embargo, la neurociencia ha identificado en los últimos años que el Parkinson implica una alteración de redes cerebrales complejas, no solo del sistema motor. La denominada red SCAN (Subcortical Cognitive and Affective Network) es una de las más estudiadas: su alteración explica por qué los pacientes presentan también síntomas cognitivos, emocionales y autonómicos como depresión, ansiedad, deterioro cognitivo, trastornos del sueño o problemas digestivos.
De hecho, hasta un 40% de los pacientes con Parkinson no presentan temblor como primer síntoma. En muchos casos, la primera manifestación es la depresión o un trastorno del sueño, lo que dificulta y retrasa el diagnóstico.
¿Cuál es la causa?
En el 90% de los casos, la causa del Parkinson sigue siendo desconocida (formas esporádicas o idiopáticas). Solo un 10% corresponde a formas hereditarias. No obstante, la investigación apunta a una combinación de factores:
- Factores genéticos: se han identificado mutaciones en genes como LRRK2, PINK1, Parkina o SNCA
- Factores ambientales: exposición a pesticidas, disolventes o contaminación atmosférica
- Eje intestino-cerebro: estudios recientes señalan que problemas digestivos crónicos podrían aumentar el riesgo de desarrollar Parkinson
- Inactividad física y aislamiento social como factores de riesgo modificables
Referencias:
- SEN – Actualización en Enfermedad de Parkinson
- Fundación del Cerebro – Informe de impacto social del Parkinson en España
Tratamientos actuales: controlar los síntomas, el primer paso
Aunque no existe cura, los tratamientos actuales permiten una gestión eficaz de los síntomas durante años, mejorando significativamente la calidad de vida.
Tratamiento farmacológico
La levodopa es el fármaco de referencia. Actúa como precursor de la dopamina y es altamente eficaz para controlar los síntomas motores, especialmente en las fases iniciales. Con el tiempo, sin embargo, su efecto puede volverse menos predecible, con fluctuaciones y discinesias.
Existen otros fármacos complementarios como agonistas dopaminérgicos, inhibidores de la MAO-B o de la COMT, que se utilizan solos o en combinación según la fase de la enfermedad y el perfil del paciente.
Estimulación cerebral profunda (DBS)
Cuando los pacientes desarrollan complicaciones motoras que no se controlan bien con medicación, la estimulación cerebral profunda es una opción quirúrgica eficaz. Consiste en implantar electrodos en zonas específicas del cerebro (habitualmente el núcleo subtalámico) que emiten impulsos eléctricos y modulan la actividad neuronal alterada.
Más recientemente, los ultrasonidos de alta intensidad se presentan como una alternativa menos invasiva, especialmente útil en pacientes con temblor resistente al tratamiento.
Referencias:
Los avances científicos que están cambiando el panorama
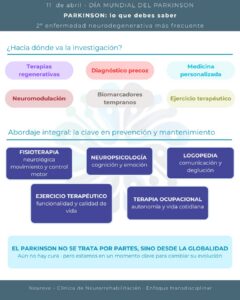
Estamos en un momento especialmente prometedor para la investigación en Parkinson. Por primera vez, la ciencia no solo busca controlar síntomas, sino modificar la evolución de la enfermedad
Terapia con células madre (hito mundial)
Japón ha aprobado el primer tratamiento basado en células madre iPS (células madre pluripotentes inducidas), capaz de regenerar neuronas dopaminérgicas dañadas. Este tratamiento está dirigido a pacientes que no responden adecuadamente a los tratamientos convencionales y supone un hito histórico en medicina regenerativa. Aunque aún está en fases iniciales de aplicación clínica, abre una vía completamente nueva para el abordaje de la enfermedad.
Nueva variante genética LRRK2 — investigadores españoles
Científicos españoles han identificado una mutación en el gen LRRK2 que podría explicar determinados casos familiares de Parkinson. Este descubrimiento es clave porque permite avanzar hacia una medicina más personalizada: conocer el perfil genético de cada paciente abre la puerta a diseñar tratamientos específicos adaptados a su mecanismo de enfermedad.
Origen identificado de las neuronas afectadas
Investigadores han logrado identificar con precisión el origen celular exacto de las neuronas dopaminérgicas que se dañan en el Parkinson. Este hallazgo tiene una implicación práctica enorme: permite trabajar en la creación de neuronas funcionales en laboratorio que en el futuro podrían ser trasplantadas o utilizadas para regenerar el tejido dañado.
Inmunoterapia y anticuerpos monoclonales
Paralelamente a la terapia génica, se está apostando por la inmunoterapia, con el objetivo de desarrollar fármacos basados en anticuerpos monoclonales que actúen directamente sobre las proteínas responsables del daño neuronal, como la alfa-sinucleína.
Diagnóstico más precoz: el futuro pasa por los biomarcadores
Uno de los retos más urgentes es reducir el retraso diagnóstico. Actualmente, entre el inicio de los síntomas y el diagnóstico correcto pueden pasar entre 1 y 3 años. Las líneas de investigación más prometedoras trabajan en identificar biomarcadores biológicos tempranos (en sangre, líquido cefalorraquídeo o incluso en el olfato) que permitan detectar la enfermedad antes de que aparezcan los síntomas motores visibles.
Referencias:
- Science Media Centre – Proyecciones globales y avances en investigación
- IEFS – Terapia génica e inmunoterapia en Parkinson
El papel clave del abordaje integral y el tratamiento activo en clínica
Aún no hay cura. Pero cada vez tenemos más claro — y más evidencia científica que lo respalda — que el tratamiento activo en clínica no es un complemento a la medicación: es parte esencial del tratamiento
Trabajar de forma especializada e intensiva con pacientes con Parkinson permite:
- Frenar la progresión de los síntomas: el ejercicio terapéutico y la rehabilitación activa han demostrado ralentizar el deterioro motor y cognitivo.
- Entrenar músculos y cerebro: la neuroplasticidad — la capacidad del cerebro de reorganizarse y crear nuevas conexiones — puede ser estimulada a través del movimiento, el trabajo cognitivo y la estimulación multisensorial.
- Construir estrategias compensatorias: dotar al paciente de herramientas para adaptarse a los cambios funcionales y mantener su autonomía el mayor tiempo posible.
- Mantener la calidad de vida: no solo de quien padece la enfermedad, sino también de su entorno y cuidadores.
La propia SEN y la mayoría de guías clínicas internacionales insisten en que el tratamiento del Parkinson debe ser multidisciplinar, combinando medidas farmacológicas con terapias especializadas adaptadas a cada fase de la enfermedad y a cada persona.
Un estudio publicado en la revista Neurología señala que en la mayoría de hospitales públicos españoles, los equipos de Parkinson están formados exclusivamente por neurólogos, y que el tratamiento no farmacológico — principalmente la rehabilitación — no está cubierto por el sistema público de salud. Son las clínicas especializadas y las asociaciones de pacientes las que cubren este vacío.
Referencias:
- Informe Fundación del Cerebro – Impacto social del Parkinson en España (Revista Neurología)
- UCM – Al menos 300.000 personas sufren Parkinson en España
Nuestro enfoque en Neureva: transdisciplinar y centrado en la persona
En Neureva – Clínica de Neurorrehabilitación trabajamos bajo un modelo en el que diferentes profesionales integran sus conocimientos con un único objetivo: la persona que tiene Parkinson.
Nuestro abordaje incluye:
- Fisioterapia neurológica: trabajo sobre el control motor, el equilibrio, la marcha y la prevención de caídas.
- Neuropsicología: evaluación y entrenamiento cognitivo, abordaje emocional y acompañamiento psicológico.
- Logopedia: intervención sobre la comunicación verbal, la voz y la deglución.
- Terapia ocupacional: trabajo sobre la autonomía en las actividades de la vida diaria, adaptaciones del entorno y estrategias compensatorias.
- Ejercicio terapéutico: programas de actividad física adaptada que mejoran la funcionalidad, la fuerza, la flexibilidad y la calidad de vida.
Todo ello coordinado, con objetivos compartidos entre los profesionales y adaptados a la fase de la enfermedad de cada paciente. Porque el Parkinson no se trata por partes: se aborda desde la globalidad.
Jornada del Día Mundial del Parkinson en Almansa
El pasado 8 de abril de 2025 tuvimos el privilegio de participar en las Jornadas del Día Mundial del Parkinson en Almansa, organizadas por Parkinson Almansa, Fedepar (Federación de Asociaciones de Parkinson de Castilla-La Mancha) y el Ayuntamiento de Almansa
Espacios como este son imprescindibles. No solo por la información que se comparte, sino por lo que representan: visibilidad para una enfermedad que aún lo necesita, conexión entre pacientes, familias y profesionales, y el recordatorio de que avanzar juntos marca la diferencia.
Desde Neureva, seguiremos siendo parte activa de estos espacios. Porque el compromiso con las personas que viven con Parkinson no termina en la clínica.
Conclusión
El Parkinson sigue sin cura. Pero estamos en un momento único: la ciencia avanza hacia terapias que modifican la evolución de la enfermedad, el diagnóstico se vuelve más precoz, y cada vez existe más consenso sobre la importancia del abordaje integral y activo.
Detrás de las 200.000 personas con Parkinson en España, de las 7.500 en Castilla-La Mancha, hay personas. Con nombre, con historia, con familia. Personas que merecen el mejor abordaje posible, combinando lo que la ciencia ofrece hoy con lo que los profesionales de la neurorrehabilitación podemos aportar cada día.
Si tienes alguna duda sobre el Parkinson o quieres conocer más sobre nuestro abordaje en Neureva, puedes contactarnos a través de nuestra web o visitar nuestro centro.
Referencias y fuentes consultadas
- Sociedad Española de Neurología (SEN) – Día Mundial del Parkinson
- IEFS – España, noveno país del mundo con más Parkinson
- Fundación Degen – Más de 200.000 personas con Parkinson en España
- Science Media Centre – Proyección global de casos hasta 2050
- The Objective – El Parkinson afecta a 160.000 personas en España
- Informe Fundación del Cerebro – Impacto social del Parkinson (Revista Neurología)
- UCM – Al menos 300.000 personas sufren Parkinson en España
- Fedepar Castilla-La Mancha – Enfermos de Parkinson y rehabilitación
- Parkinson Madrid – Definición y características de la enfermedad
- SID – La prevalencia del Parkinson se ha duplicado en 25 años


